自己血液で膝関節痛を和らげるAPS 再生療法
更新日:2024年12月3日
近年再生医療は各分野において盛んに研究されており、整形外科においてもスポーツ損傷と変形性膝関節症(膝OA)にも応用されており、身近な治療となりつつあります。しかしながら、興味はあるものの、まだまだ新しい治療法であるため、皆様も十分な理解ができていないのが現状と思われます。そこで、自己血液を用いた次世代型のAPS再生療法について、「中四国地区で最多のAPS 再生医療の実績」を持ち、「中四国地区で唯一のAPS 再生医療の専門クリニック」である高松ひざ関節症膝専門クリニック院長の三上浩博士が解説します。
APS療法は保存的治療に効果なく、手術治療を希望しない方の「第3の治療法」

日常の生活活動や仕事に支障をもたらす変形性膝関節症(OA膝)は今や国民病といわれるほど、身近の疾患となっています。このOA膝の標準的治療法としては、まず鎮痛剤、湿布、リハビリ、膝装具、そしてヒアルロン酸注射による保存的治療(第1の治療)が行われます。しかし、治療に抵抗して痛みが軽快しない方には手術的治療(第2の治療)が勧められることになります。手術療法の代表格である人工膝関節置換術は世界で最も成功した手術といわれており、OA膝でお困りの患者様に多くの福音をもたらしています。
しかしながら、こうした保存的治療に効果なく、また何らかの理由で手術が受けられず、その狭間で困っている方々(いわゆるOA膝難民)も少なからずいることも現状です。
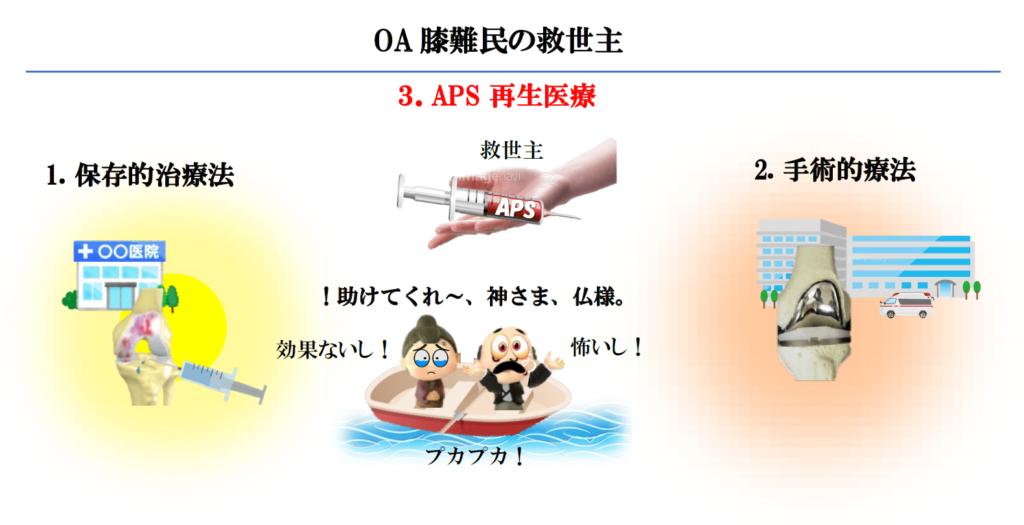
具体的には、1. 体内に金属異物を入れることを嫌がる方、そしてとにかく手術が怖い方もいらっしゃいます。また、2. 心疾患や脳疾患、特にバイアスピリン等の抗血栓剤を服用している方などは手術による危険性が高まるため、手術を躊躇している方もいらっしゃいます。さらには、3. 手術を受けたいけれど仕事の都合、あるいは家族の介護等の理由で入院ができない方もいらっしゃいます。こうした「OA膝難民の方々の第3の治療法、救世主」として、APS再生医療は期待されています。

再生医療を理解するための基礎知識

再生医療とは「人体がもつ自然治癒能力を利用して、傷んだ組織、臓器の修復と再生を目指す治療法」の総称です。では、具体的にどうするのでしょう!
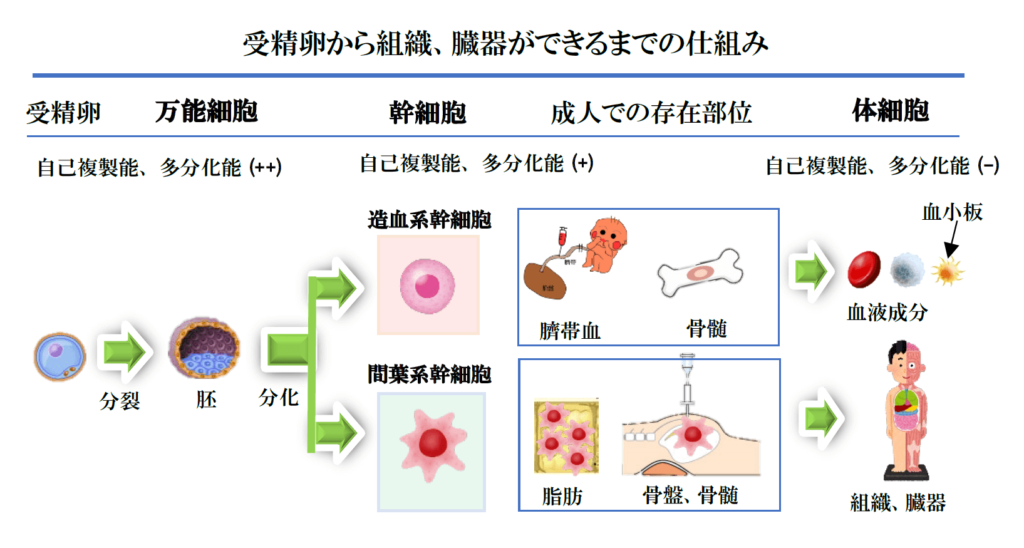
それは「妊娠から赤ちゃんが誕生するまでの神秘的な過程」、つまり「一つの細胞から心臓、内臓、脳、神経、骨、筋肉等の組織、臓器が作られていく仕組み」を研究することから始まりました。その結果、次の3種類の細胞の働きに注目しました。
万能細胞
人は妊娠すると受精卵(一つの細胞)ができます。この受精卵が少し成長(分裂と
分化)したのが胚細胞(ES細胞)と言われるもので、有名なiPS細胞は遺伝子操作により人工的にES細胞が作られたものです。これらは自分自身と同じ細胞を作り出す能力(自己複製能)のみならず、あらゆる組織に分化する能力(多分化能)を持っているため万能細胞ともいわれています。つまり、万能細胞はまさに「魔法の細胞」と言えます。
幹細胞
さらに万能細胞の成長が進みますと、2種類の細胞集団に分かれます。この細胞集団が幹細胞と言われるもので、自己複製能と多分化能を持ちますが、多分化能(将来どのような組織や臓器になるかの運命)は2つの幹細胞集団に振り分けられます。
1つは間葉系幹細胞と言われるもので、骨と軟骨、筋肉の骨格系と神経、内臓系を担当し、もう1つは造血幹細胞と言われるもので、赤血球、白血球、血小板等の血液成分を担当します。つまり、幹細胞は「魔法が分担された細胞集団」と言えます。
血小板(体細胞)
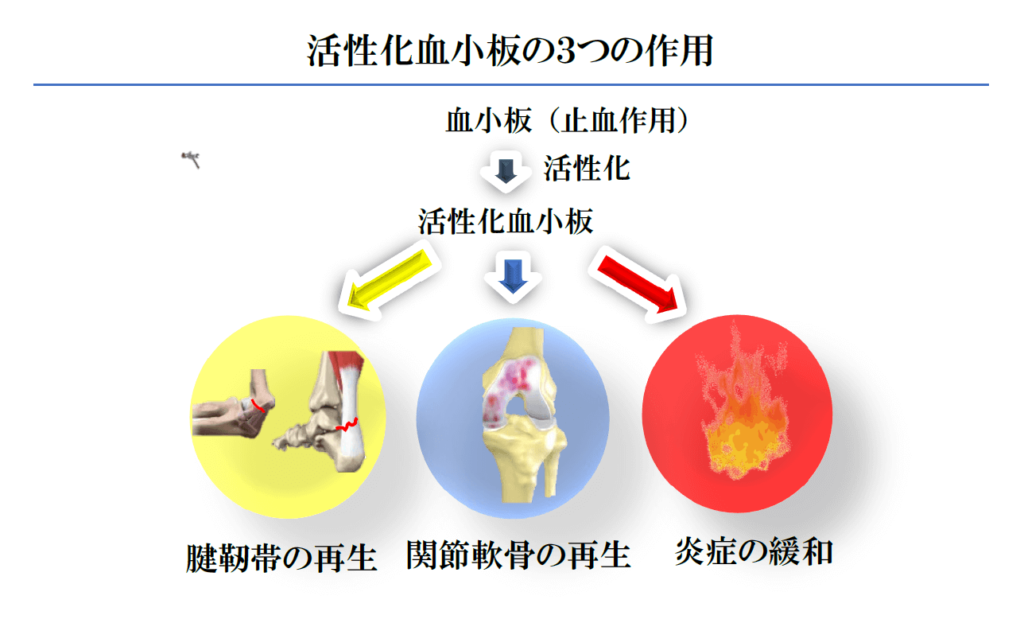
そして、組織、臓器に成長したものが体細胞と言われるもので、この体細胞には「自己複製能と多分化能」は基本的にありません。しかし、下等生物である「トカゲの尻尾」のような著明な再生は人体では認められませんが、人体には指などの傷はゆっくりですが治癒する能力があります。この治癒能力は、近年の研究により体細胞である血小板が深く関与していることが解明されました。それは、血小板は環境が変化すると活動性が高くなって「活性化血小板」になり、これが作り出す多種多様な成長ホルモン、サイトカイン等の生化学成分が、損傷した組織を「修復と再生」して治癒する作用機序です。さらには修復、再生作用以外に、痛みと腫脹を抑える「抗炎症作用」も持つことがわかりました。つまり、血小板細胞には「魔法はありませんが、変身すると強力な癒しパワーを持つスーパーマン細胞」と言えます。
従って再生医療は「万能細胞と幹細胞の自己複製能と多分化能、そして血小板(体細胞)の活性化を利用する治療法」と言えます。
活性化血小板を利用した再生医療

血液中の血小板の数は非常に少なく、血液全体の1%未満しか存在しませんが、血液を遠心分離器にかけると比重により血液成分の赤血球、白血球、血小板、そして血漿が比較的簡単に分離できる原理を利用して抽出します。活性化血小板を含む溶液は中間層に分離できます。この遠心分離法は高度な培養技術と設備が必要なく、簡単に活性化血小板ができますので、古くから皮膚疾患や美容形成、歯科治療などの「血行のある組織」の修復再生に使用されてきました。しかし整形外科領域においては、1. 腱、靭帯などの「血行のある組織」以外にも2. 関節軟骨の「血行のない組織」の修復再生作用と、痛みと腫脹を和らげる3. 「抗炎症作用」が利用されます。

関節軟骨は血行がない特殊な組織です。血行がないため白く見えます。また、血行がないためサプリメントは基本的に軟骨には届きませんので、ご注意ください。
この活性化血小板を用いた治療法は、下記の2種類に分類されます。
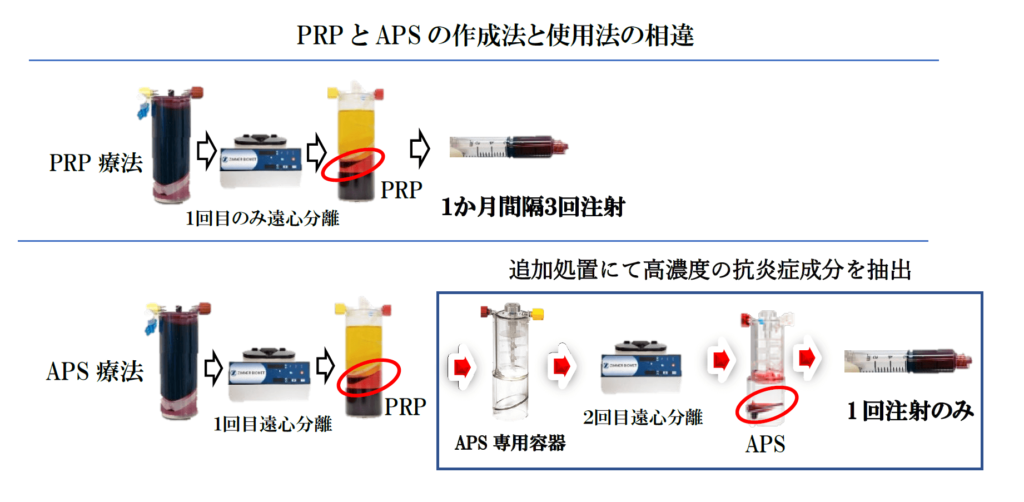
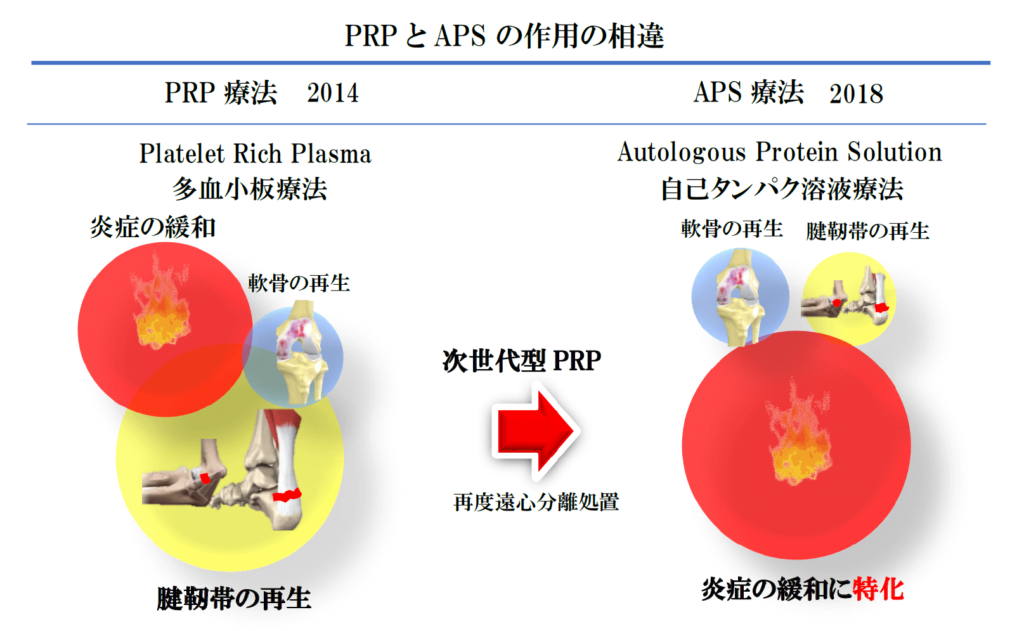
1) 多血小板療法:PRP療法(Platelet Rich Plasma)
他の分野でも一般的に普及している方法で、一回の遠心分離にて濃縮した活性化血小板を多く含む溶液(多血小板溶液:PRP溶液)が中間層に分離されます。これを抽出し、関節に注射するのがPRP療法です。以後同様な方法でPRP溶液を作成し、1週間間隔で計3回おこなう必要があります。
PRP療法の効果は、前述の活性化血小板の持つ3つの作用のうち、「腱靭帯の修復再生作用」はスポーツ障害において比較的早期から応用されています。海外で活躍する日本人投手の肘靭帯損傷にPRP療法が使用されたことで、一躍日本でも有名になりました。
次に、OA膝に対する「関節軟骨の修復再生作用」は、その効果が認めがたいことがわかりました。なぜなら、日常生活動作の環境では、実験研究環境と異なって体重の数倍の負荷が膝関節軟骨にかかるために、体重を押し返しながら軟骨を再生することは困難だからです。
しかし、関節軟骨の再生は困難でも、関節の痛みの緩和作用(抗炎症作用)に有用である事が解明され、「国民病である膝OA」の「痛みの緩和」に対して急速に普及するようになりました。なお、PRP療法は2000年初期より国内において導入されていましたが、2014年より法的な認可承認が必要になりました。
2) 自己タンパク溶液療法:APS療法(Autologous Protein Solution)
一度だけの遠心分離では、活性化血小板以外の細胞等も混在するため、PRP溶液をAPS専用容器に注入して、脱水攪拌操作後に再度遠心分離を加えて高濃度の抗炎症性(痛みを抑える)成分を抽出し、「抗炎症作用に特化」したのがAPS療法です。したがって次世代PRP療法ともいわれていますが、靭帯・腱への適応はなく、関節症のみの適応となっています。関節内への注射は1回のみで済むことも改善点と思われます。日本ではプロのアルペンスキーヤーがAPS療法を受け国内優勝したことが有名です。

ヒアルロン酸注射は物理的な潤滑作用で傷んだ関節を滑らかにしますが、PRPとAPS注射は「生きた細胞」である血小板が作り出す様々な生化学的成分で関節の痛みを抑えます。つまり、物理学的効生物学的効果の相違があります。
APS療法の効果と個人差
まず、APSの効果は「一定の材料で作られる同一成分の薬剤のように安定した効果」が得られないことに、注意と理解が必要です。
なぜなら、APSは「各個人の血液を材料に作成される」ため、十人十色の血液から出来上がってくる「APSの量と質」は当然個人差が生じるからです。具体的には、上述の作成過程において、上澄み液の透明度やAPS溶液の量と濃度に個人差を認めます。
従って、「血液の個人差」は「APSの効果にも個人差」が生じることになります。たとえば、効果が軽い方から著効な方、あるいは効果がない方、そして効果の期間が短い方、長い方など「効果に幅」が出るため、その効果を保証したり、予想したりすることは困難と言えます。極論ですが、現時点では「やってみないと判らない」と言えます。残念ですが、これが「APS再生医療の宿命的泣き所」です。まず、この前提を理解していただくことが最も重要です。

APS の効果判定基準
次に、痛みは個人差が大きい主観的感覚でありますので、痛みの緩和効果を評価する事は容易ではありませんが、個人の感想では済まされませんので、まずどのようにして効果判定がされているのか知りましょう!
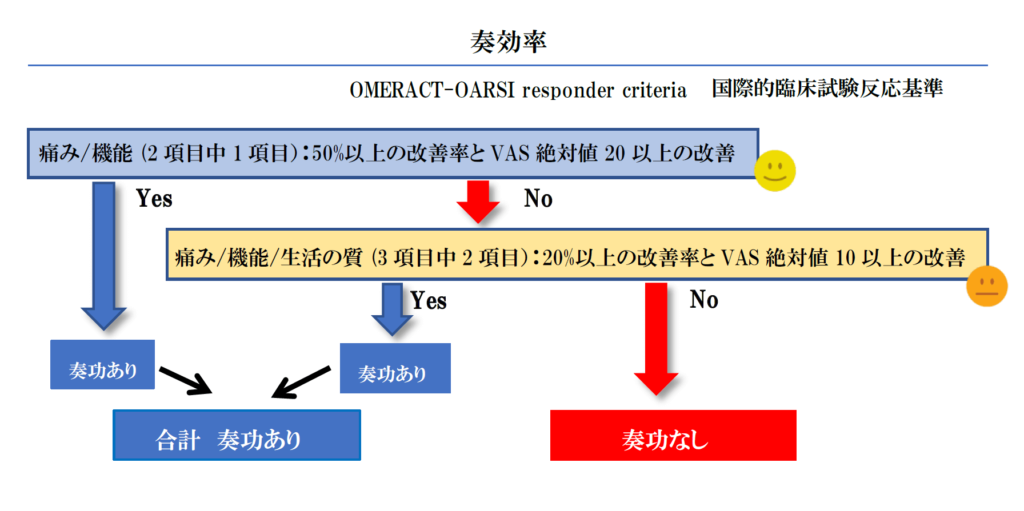
現在の国内外の学会報告では次の評価、判定法が通常使用されます。
1.まず、最も重要なのはAPS を受けた個人自身が効果を「主観的に自覚する」事が重要であり、視覚的評価スケール(VAS)が用いられます。
2.また、質問形式で効果を「客観的に評価する」ことは信頼性を高めるために重要であり、変形性膝関節症転機スコアー(KOOS)が用いられることが多いようです。この客観的評価には痛みの緩和のみならず、水腫の有無、日常生活動作、生活の質、そしてレクレーションとスポーツ等の改善が含まれております。

3.さらには、改善率が1%では誤差範囲ですので、ある一定の改善率を越した症例に効果があるとする奏効率(国際的臨床試験判定基準)も重要です。
APSの成績と副作用
A:国内外のAPS成績
こうした主観的、客観的評価と奏効率を用いた欧米における諸家の検討では、前述のAPSに個人差があっても、「約3人のうち2人に効果を認め、その効果は約1年間持続されており、APSの有効性が期待される」と報告されています。
一方海外に遅れて2018年にAPS が導入された日本では、導入当初は海外の比較的良好な成績を根拠にAPSを推奨してきましたが、近年日本においても、まだ少数の施設からですが、海外の報告と同様な成績が報告され始めています。

ここで、APSの成績が100%近くでないことに疑問、不満を覚える方もいらっしゃるかと思いますが、APSの対象は従来の治療をうけて効果がなかった方を前提にしていることを思い出してください。従来の治療法で効果がなった方が、約3人に2人の方が効果を認めたことは、決して不良な成績ではないとも考えられます!
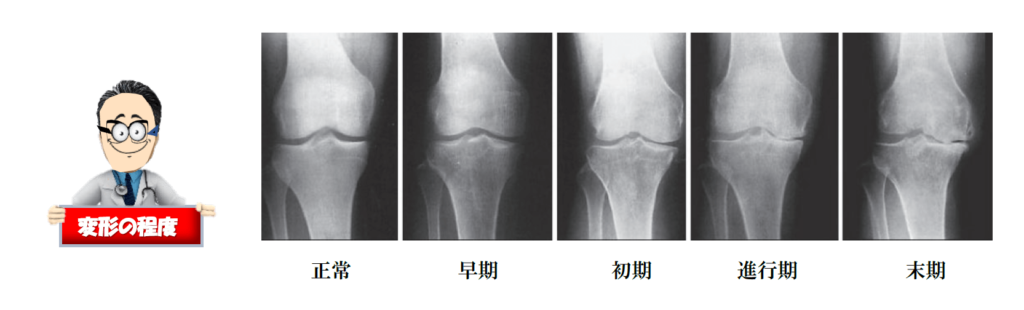
しかしながら、その効果に影響する因子として「変形の重症度」を認めたとの報告もあるため、注意を要します。なぜなら変形の重症度は関節軟骨の摩耗損傷の程度により、レントゲン写真を用いて正常、早期、初期、進行期、末期に分類されますが、海外では初期から進行期の方が多く、日本では末期に相当するO脚の方が多いからです。変形が強ければ、APSの効果にも影響することが懸念されます。また、欧米の洋式生活様式と異なり、日本では布団等を使用した和式生活様式があるため、日本での今後の成績報告が注目されます。
B:APS の副作用
PRPもAPS療法も自己の血液を使用しますので、薬物アレルギー体質等があっても安全性に優れた治療法ですが、APS 注射後に痛みと腫れを起こすことがあります。多くの場合は症状が軽度であり、数日の経過観察で自然に消失しますが、時には著明な痛みと腫れを伴う急性炎症反応が1週間程度続くことがありますので、効果だけではなく副作用についても事前の十分な理解が重要です。通常、安静と鎮痛剤で対応できますが、感染等の可能性もありますので心配であれば主治医にご相談ください。
APS再生医療は自由診療(健康保険の適応外)
日本におけるPRP、APSの再生医療にかかる費用は、健康保険が適応されず自由診療になっておりますので、十分に納得してうける必要があります。しかし、歯のインプラント治療における自由診療と異なり、再生医療は将来的には保険導入するか現在評価検討されている治療法(評価療法)でありますので、今後さらに安価に普及する可能性が期待されます。

施設によって料金は異なりますが、PRP療法は10万円前後、APS療法は30万円前後が標準のようです。通常PRP療法は3回施行するため、合計30万かかりますので、最終的にはAPS療法の料金とほぼ同じになります。事前に施設
再生医療に対する法的規制
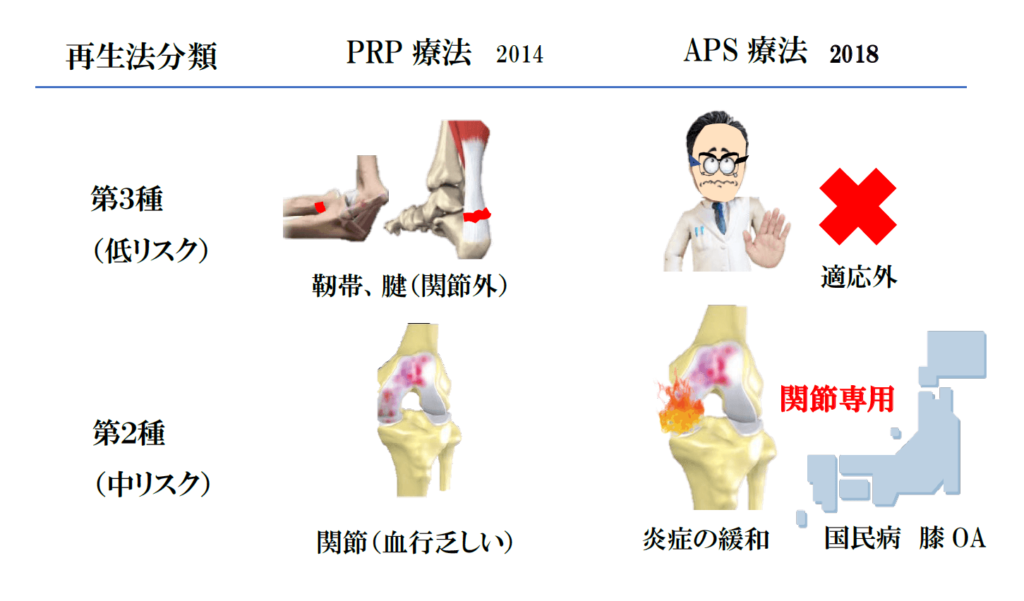
自由診療である再生医療は「不当な患者負担の抑制」と「科学的根拠のない特殊な医療の抑制」を目的に、2014年11月に再生医療等安全性確保法が制定され、3種類に分類されました。第1種はES細胞、iPS細胞を用いた高リスクを伴う再生治療法、第2種は幹細胞を用いた中リスクを伴う再生治療法、そして第3種は血液を用いた低リスクな再生治療です。ここで注意を要するのは、「血行のない関節軟骨」の再生医療は第2種に分類されることです。したがって、PRPの靭帯・腱の治療は第3種ですが、関節への治療は第2種に分類されます。一方、APSは関節内のみの治療ですので、第2種となります。
それぞれの再生医療は厳格な審査と法的な手順を経て、再生医療を行う施設と医師が認可・承認されます。また、再生医療に必要な機器も厚生労働省の承認を得る必要があります。
従って、再生医療機器は世界中で多種多様な製品が販売されているため、ご自身が再生医療を受ける際には、厚生労働省の承認機器を使用されているのか、または認可された施設であるかを確認することを推奨します。
APS 療法の限界と自己責任
「自由診療であるAPS療法」は比較的高額な経済的負担を伴うため、過度な期待をする傾向を否定できませんが、保険が適応される薬物療法、ヒアルロン酸注射、そして手術療法と同様に、その効果が必ずしも保障されるものでありませんので、過度な期待は慎む必要があります。
従って、「APS の効果は100%ではなく、また効果も一時的であるため、最終的には手術等も必要である」ことを事前にしっかり理解、納得したうえで、「自己責任」において「自由診療であるAPS 」を受けていただく必要があります。納得がいくまで説明を受けましょう!
APSは保存的治療に効果がなかった症例に対しても少なからぬ症例に効果を認めたことも事実であり、今後症例の蓄積によってAPS 適応の基準が明確となり、また科学の進歩にてAPS療法の奏効率が改善されれば、「100年人生」における「第3の治療法」として期待されるものと思われます。

